در مطلب قبلی در مورد کروماتوگرافی صحبت کردیم. در این مطلب از دایا اکسیر که فروش مواد شیمیایی آزمایشگاهی را انجام می دهد، می خواهیم واکسن و انواع آن را بشناسیم. پس از شما تقاضا داریم تا پایان موضوع بحث امروز، ما را همراهی کنید.
فهرست مطالبی که در ادامه به آنها پرداخته شده است:
انواع مختلف واکسن
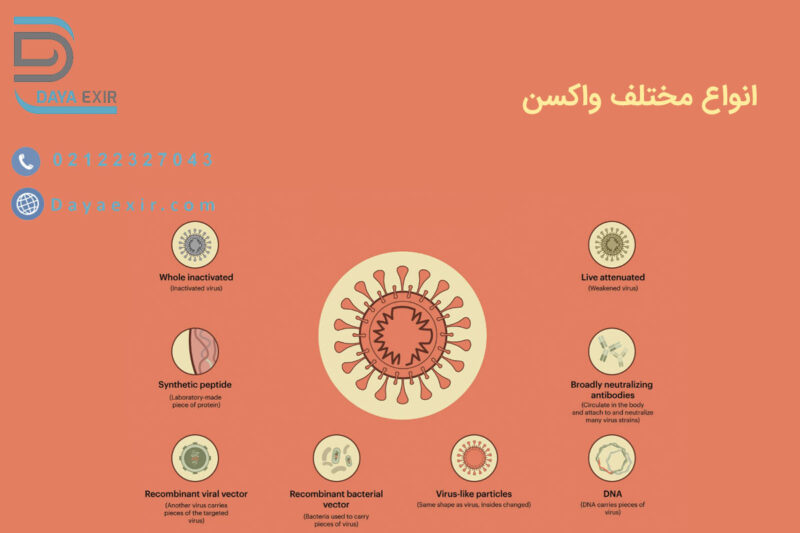
اولین واکسن های انسانی علیه ویروسها با استفاده از ویروس های ضعیفتر یا ضعیفتر برای ایجاد ایمنی ساخته شدند. واکسن آبله از آبله گاوی استفاده می کرد، یک ویروس آبله که به اندازه کافی شبیه آبله بود تا در برابر آن محافظت کند، اما معمولاً باعث بیماری جدی نمی شد. هاری اولین ویروسی بود که در آزمایشگاه ضعیف شد و واکسنی برای انسان ساخت.
vaccine ها با استفاده از چندین فرآیند مختلف ساخته می شوند. آنها ممکن است حاوی ویروس های زنده ای باشند که ضعیف شده اند (تضعیف یا تغییر یافته اند تا باعث بیماری نشوند). موجودات یا ویروس های غیرفعال یا کشته شده؛ سموم غیرفعال (برای بیماری های باکتریایی که در آن سموم تولید شده توسط باکتری ها و نه خود باکتری ها باعث بیماری می شوند.) یا صرفاً بخشهایی از پاتوژن (این شامل واکسنهای زیرواحد و مزدوج میشود.)
| واکسن هایی از این نوع | نوع واکسن |
| Measles, mumps, rubella (MMR combined vaccine)
Varicella (chickenpox) Influenza (nasal spray) Rotavirus |
زنده، ضعیف شده |
| Polio (IPV)
Hepatitis A |
غیرفعال/کشته شده |
| Diphtheria, tetanus (part of DTaP combined immunization) | توکسوئید (سم غیر فعال) |
| Hepatitis B
Influenza (injection) Haemophilus influenza type b (Hib) Pertussis (part of DTaP combined immunization) Pneumococcal Meningococcal |
Subunit/conjugate |
انواع مختلف واکسن هر کدام به تکنیک های متفاوتی برای تولید نیاز دارند. که هر کدام از آن ها در ادامه بررسی می گردد.
واکسن های زنده و ضعیف شده
واکسن های ضعیف شده را می توان به روش های مختلف ساخت. برخی از رایجترین روشها شامل کشت ویروس عامل بیماری در محیط کشت سلولی یا در جنین حیوانی (معمولاً جنین جوجه) است. با استفاده از جنین جوجه ، ویروس در جنین های مختلف به صورت سری رشد می کند. با هر کشت، ویروس در سلول های جوجه بهتر تکثیر می شود، اما توانایی خود را برای تکثیر در سلول های انسانی از دست می دهد. ویروسی که برای استفاده در یک واکسن مورد هدف قرار میگیرد، ممکن است در بیش از ۲۰۰ جنین مختلف یا کشت سلولی رشد کند.
در نهایت، ویروس ضعیف شده قادر به تکثیر خوب در سلول های انسانی نخواهد بود و یا اصلا تکثیر نمی شود و می تواند در vaccine استفاده شود. همه روشهایی که شامل عبور ویروس از میزبان غیر انسانی میشوند، نسخهای از ویروس را تولید میکنند که هنوز توسط سیستم ایمنی انسان قابل شناسایی است، اما نمیتواند به خوبی در میزبان انسانی تکثیر شود. هنگامی که vaccine به دست آمده به انسان داده می شود، نمی تواند به اندازه ای تکثیر شود که باعث بیماری شود، اما همچنان پاسخ ایمنی ایجاد می کند که می تواند انسان را در برابر عفونت آینده محافظت کند.
واکسن های کشته یا غیرفعال
یکی از جایگزینهای واکسنهای ضعیف، واکسن کشته یا غیرفعال است. واکسنهایی از این نوع با غیرفعال کردن یک پاتوژن، معمولاً با استفاده از گرما یا مواد شیمیایی مانند فرمالدئید یا فرمالین ایجاد میشوند. این توانایی پاتوژن برای تکثیر را از بین می برد، اما آن را “دست نخورده” نگه می دارد تا سیستم ایمنی همچنان بتواند آن را تشخیص دهد. (“غیرفعال” به طور کلی به جای “کشته شده” برای اشاره به vaccine های ویروسی از این نوع استفاده می شود، زیرا ویروس ها معمولاً زنده در نظر گرفته نمی شوند.)
از آنجایی که پاتوژن های کشته یا غیرفعال به هیچ وجه نمی توانند تکثیر شوند، نمی توانند به شکل خطرناک تری که قادر به ایجاد بیماری باشد (همانطور که در بالا در مورد vaccine های زنده و ضعیف بحث شد) برگردند. با این حال، آنها نسبت به واکسنهای زنده محافظت کوتاهتری ارائه میکنند و احتمالاً برای ایجاد ایمنی طولانیمدت به تقویتکنندهها نیاز دارند.
توکسوئیدها
برخی از بیماری های باکتریایی مستقیماً توسط خود باکتری ایجاد نمی شوند، بلکه توسط سم تولید شده توسط این باکتری ایجاد می شوند. مانند کزاز که علائم آن توسط باکتری کلستریدیوم ایجاد نمیشود، بلکه توسط نوروتوکسینی که آن تولید میکند (تتانوساساسمین) ایجاد میشود. ایمن سازی برای این نوع پاتوژن را می توان با غیرفعال کردن سمی که باعث علائم بیماری می شود انجام داد. همانند ارگانیسمها یا ویروسهای مورد استفاده در واکسنهای کشته یا غیرفعال، این کار را میتوان از طریق درمان با یک ماده شیمیایی مانند فرمالین، یا با استفاده از گرما یا روشهای دیگر انجام داد.
ایمن سازی هایی که با استفاده از سموم غیرفعال ایجاد می شوند، توکسوئید نامیده می شوند. توکسوئیدها را میتوان واکسنهای کشته یا غیرفعال در نظر گرفت، اما گاهی اوقات دستهبندی خاص خود را میدهند تا بر این واقعیت تأکید شود که آنها حاوی یک سم غیرفعال هستند و نه شکل غیرفعال شده باکتری. ایمنسازیهای توکسوئیدی در برنامه ایمنسازی توصیهشده ایالات متحده در دوران کودکی شامل واکسیناسیون کزاز و دیفتری است که به شکل ترکیبی در دسترس هستند.
واکسن های Subunit/conjugate
هر دو واکسن Subunit و conjugate فقط حاوی قطعاتی از پاتوژن هایی هستند که در برابر آنها محافظت می کنند. واکسن های Subunit تنها از بخشی از یک پاتوژن هدف برای تحریک پاسخ سیستم ایمنی استفاده می کنند. این ممکن است با جداسازی یک پروتئین خاص از یک پاتوژن و ارائه آن به عنوان یک آنتی ژن به تنهایی انجام شود. واکسن سیاه سرفه بدون سلول و واکسن آنفلوانزا (به شکل شات) نمونههایی از واکسنهای Subunit هستند.
نوع دیگری از vaccine زیرواحد را می توان از طریق مهندسی ژنتیک ایجاد کرد. یک ژن کد کننده پروتئین vaccine به ویروس دیگری یا در سلول های تولید کننده در کشت وارد می شود. هنگامی که ویروس حامل تکثیر می شود، یا زمانی که سلول تولید کننده متابولیزه می شود، پروتئین واکسن نیز ایجاد می شود. نتیجه نهایی این رویکرد یک واکسن نوترکیب است: سیستم ایمنی پروتئین بیان شده را تشخیص داده و در آینده در برابر ویروس هدف محافظت می کند. واکسن هپاتیت B که در حال حاضر در ایالات متحده استفاده می شود، یک واکسن نوترکیب است.
واکسن های conjugate تا حدودی شبیه vaccine های نوترکیب هستند: آنها با استفاده از ترکیبی از دو جزء مختلف ساخته می شوند. اما واکسن های conjugate با استفاده از تکه هایی از پوشش باکتری ها ساخته می شوند. این پوشش ها از نظر شیمیایی به یک پروتئین حامل مرتبط هستند و از ترکیب آن به عنوان vaccine استفاده می شود. واکسنهای conjugate برای ایجاد یک پاسخ ایمنی ترکیبی قویتر استفاده میشوند:
معمولاً “قطعه” باکتری ارائه شده به خودی خود پاسخ ایمنی قوی ایجاد نمیکند، در حالی که پروتئین حامل این کار را انجام میدهد. تکه باکتری نمی تواند باعث بیماری شود، اما در ترکیب با یک پروتئین حامل، می تواند در برابر عفونت های آینده ایمنی ایجاد کند. واکسنهایی که در حال حاضر برای کودکان علیه عفونتهای باکتریایی پنوموکوکی استفاده میشوند با استفاده از این تکنیک ساخته میشوند.
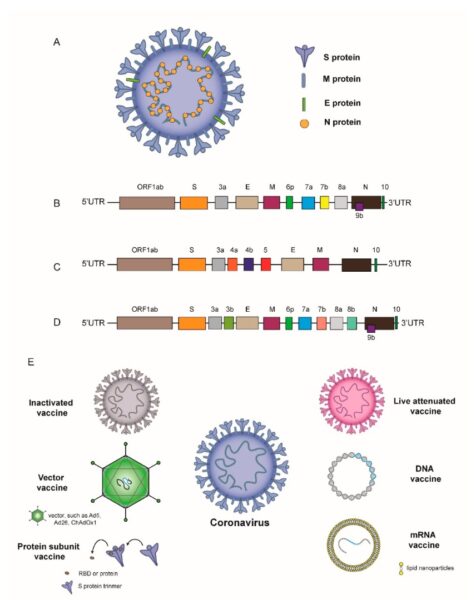
این چهار نوع واکسن به طور گسترده در برابر چندین بیماری استفاده می شوند، اما انواع جدیدی از واکسنها در حال توسعه هستند که ممکن است ارزان تر باشند و ایمنی طولانی تری نسبت به واکسنهای موجود ایجاد کنند. مانند واکسنهای mRNA، وکتورهای ویروسی، DNA و وکتورهای نوترکیب
سخن پایانی
در این مطلب به موضوع واکسن ها و انواع آن پرداخته شد. محققان به توسعه انواع vaccine های جدید و بهبود رویکردهای فعلی ادامه می دهند.

